وبلاگ شخصی دکتر امیرهوشنگ واحدی
دکتر امیر هوشنگ واحدی متخصص طب فیزیکی و توابخشی، درمان بیماریهای ستون فقرات، عصبی، عضلانی و مفصلی و ... مطب کرج، جهانشهر-روبروی بیمارستان مدنیوبلاگ شخصی دکتر امیرهوشنگ واحدی
دکتر امیر هوشنگ واحدی متخصص طب فیزیکی و توابخشی، درمان بیماریهای ستون فقرات، عصبی، عضلانی و مفصلی و ... مطب کرج، جهانشهر-روبروی بیمارستان مدنیبیماری استیل بزرگسالان
این بیماری نوع نادر بیماری آرتریت و از نوع التهابی آن است که شبیه آرتریت روماتیسمی می باشد.

این بیماری ممکن است باعث مزمن شدن آرتریت گردد. التهاب ایجاد شده، مفاصل و مخصوصا مفاصل مچ دست را تخریب می کند.
علائم
- گلودرد: یکی از اولین علامت های این بیماری می باشد. گره های لنفاوی در گردن ممکن است متورم و نسبت به لمس حساس شوند.
- تب: ممکن است حداقل تب 38.9 درجه سانتیگراد را برای یک هفته و یا بیشتر داشته باشید. معمولا تب در اواخر بعد از ظهر و غروب بالا می رود. برخی اوقات، ممکن است یک و یا دو بار در روز تب کنید، بدین شکل که تب کنید و دوباره خوب شوید و دوباره تب کنید.
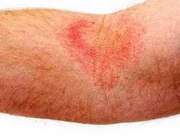
- بثورات پوستی: بثورات پوستی صورتی کم رنگ ممکن است با تب بیایند و بروند. این بثورات معمولا در تنه، دست ها و پاها ظاهر می شوند. تماس فیزیکی از قبیل: مالش پوست ممکن است باعث تحریک این بثورات گردد.
- دردناک و متورم بودن مفاصل: بعد از آشکار شدن علائم بالا و پس از چند هفته، دردناک بودن، گرما و ورم مفاصل آغاز می شود. مفاصل زانوها، مچ دست ها، قوزک پاها، آرنج ها، دست ها و شانه ها در یک زمان سفت، دردناک و ملتهب می شوند. معمولا، درد مفاصل حداقل دو هفته طول می کشد. اغلب، بیماران دارای خشکی مفصل صبحگاهی می شوند که تا چند ساعت طول می کشد.
- درد عضلانی: درد عضلانی همراه با تب می آید و ممکن است درد آنقدر شدید باشد که فعالیت های روزانه خود را نتوانید انجام دهید.
علائم دیگر عبارتند از:
- درد و ورم شکم
- درد موقع تنفس عمیق
- کاهش وزن
- گاهی طحال و یا کبد ممکن است ورم کنند.
تحقیقات نشان داده است که در 20 درصد بیماران در طی یک سال، تمامی این علائم از بین می رود و دیگر این بیماری برنمی گردد.
در حدود 30 درصد بیماران، با وجود از بین رفتن تمام علائم، چندین سال بعد دوباره این علائم برمی گردند.
چه مواقعی باید به پزشک مراجعه کرد؟
اگر دارای تب، بثورات پوستی و درد مفاصل شدید، به پزشک مراجعه کنید تا علت دقیق این علائم مشخص گردد.
اگر شما دارای این بیماری هستید و سرفه می کنید، تنگی نفس دارید، درد قفسه سینه دارید و دیگر علائم ناشناخته ای دارید، به پزشک خود مراجعه کنید.
علت
گرچه هنوز علت واقعی این بیماری مشخص نیست، اما محققان بر این باورند که با برخی انواع عفونت ها ممکن است این بیماری در افراد شدت بگیرد.
شرایط این بیماری ممکن است با عفونت ویروسی و یا باکتریایی بدتر شود.
عوامل خطر
سن یکی از بیشترین عوامل خطر می باشد.
میزان بروز این بیماری در 15 تا 25 سالگی و در 36 تا 46 سالگی بیشتر می باشد.
مردان و زنان در معرض خطر قرار دارند، ولی زنان بیشتر به این بیماری مبتلا می شوند.
این بیماری ارثی نمی باشد.
عوارض
- تخریب مفاصل: التهاب مزمن می تواند باعث تخریب مفاصل شود. شایع ترین مفاصل درگیر عبارتند از مفاصل زانو و مچ دست. کمتر مفاصل گردن، پاها، انگشتان و ران مبتلا می شوند.
- التهاب قلب: التهاب پرده بیرونی قلب (پریکاردیت) و یا التهاب بخش های عضلانی قلب (میوکاردیت) ممکن است بروز کنند.
- تجمع مایعات در اطراف ریه: التهاب ممکن است باعث تجمع مایعات در اطراف ریه ها گردد و این تجمع باعث می شود به سختی نفس عمیق بکشید.
- آرتریت چند مفصل
- بیماری کبدی
- بزرگ شدن طحال
تشخیص
هیچ آزمایش تشخیصی برای این بیماری وجود ندارد.
آزمایش های تصویربرداری می تواند تخریب ناشی از بیماری را نشان دهد.
آزمایش خون می تواند سایر بیماری ها که علائم آن شبیه این بیماری باشد را رد کند.
درمان
پزشکان از داروهای متعددی برای درمان این بیماری استفاده می کنند. نوع دارویی که پزشک تشخیص می دهد، بستگی به شدت علائم و عوارض جانبی دارد.
- داروهای ضدالتهابی غیراستروئیدی ( NSAIDs): این داروها بدون نسخه می باشند مثل ایبوپروفن و ناپروکسن. این داروها ممکن است برای بهبود درد خفیف و التهاب مفید باشند. اما باید بدانید که این داروها باعث تخریب کبد می شوند، پس باید برای بررسی عملکرد کبد، به طور مرتب آزمایش خون بدهید.
- استروئیدها از قبیل پردنیزولون: این داروها باعث کاهش التهاب می شوند، اما ممکن است مقاومت بدن را در برابر عفونت ها کم کنند و موجب افزایش خطر بروز استئوپروز (پوکی استخوان) گردد.
- متوتروکسات: معمولا این دارو همراه با پردنیزولون داده می شود تا دوز پردنیزولون کم گردد.
- اگر این بیماری برای مدت طولانی باقی بماند و مزمن شود، داروهای سرکوب گر سیستم ایمنی ممکن است نیاز باشند.
درمان های خانگی
- داروهای خود را بشناسید. حتی اگر برخی روزها علامتی ندارید، باید داروهای خود را طبق توصیه پزشک مصرف کنید. التهاب خود را کنترل کنید تا به کاهش عوارض منجر گردد.
- مکمل های غذایی مصرف کنید. اگر شما دوز زیادی از داروی پردنیزولون را مصرف می کنید، با پزشک خود درباره مصرفمکمل کلسیم و ویتامین D صحبت کنید تا از پوکی استخوان جلوگیری کنید.
- حرکت کنید. در حالی که شما به علت درد مفاصل، احساس خوبی در حرکت کردن ندارید، اما این را بدانید که ورزش کردن می تواند کمک کند تا میزان تحرک بدنی خود را حفظ کنید و از سفتی و درد مفاصل راحت شوید.
منبع : تبیان
تشخیص و درمان آرتریت روماتویید
آرتریت روماتویید شایعترین بیماری التهابی سیستمیک مفاصل است که تاکنون شناخته شده است. زنان، سیگاریها و افراد دارای سابقه خانوادگی مثبت بیشتر به این بیماری مبتلا میشوند. معیارهای تشخیصی شامل درگیری حداقل یک مفصل همراه با تورم مشخصه آن است که با بیماری دیگری قابل توجیه نباشد...
احتمال تشخیص آرتریت روماتویید با افزایش تعداد مفاصل کوچک درگیر افزایش مییابد. در افراد مبتلا به آرتریت التهابی وجود عامل روماتویید (RF) یا آنتیبادی ضد پروتئین سیترولینه (ACPA) یا افزایش پروتئین واکنشی CRP) C) یا سرعت رسوب گلبولهای قرمز (ESR) به نفع تشخیص آرتریت روماتویید است. ارزیابی اولیه آزمایشگاهی باید شامل شمارش کامل سلولهای خون (CBC) همراه با شمارش افتراقی (diff) و بررسی کارکرد کبد و کلیه باشد. بیمارانی که داروهای بیولوژیک دریافت میکنند باید از نظر هپاتیت B و C و سل بررسی شوند. تشخیص آرتریت روماتویید در مراحل اولیه، شروع زودهنگام درمانهای ضد روماتیسمی تعدیلکننده سیر بیماری(1) (DMARDها) را امکانپذیر میکند. اغلب برای کنترل بیماری از درمانهای ترکیبی استفاده میشود. متوترکسات معمولا اولین خط درمان آرتریت روماتویید است. داروهای بیولوژیک مثل مهارکنندههای TNF عموما در خط دوم درمان قرار دارند یا میتوانند به درمانهای قبلی اضافه شوند. اهداف درمان شامل کاهش درد و تورم مفصل، پیشگیری از دفورمیتیهای واضح یا تخریب رادیوگرافیک مفصل، و بازگرداندن فرد به کار و فعالیتهای روزمره است. تعویض مفصل در مواردی که تخریب شدید مفصلی رخ داده و علایم با درمانهای دارویی قابل کنترل نباشد، اندیکاسیون دارد.
آرتریت روماتویید شایعترین بیماری التهابی سیستمیک مفاصل با شیوع جهانی 1% در کل زندگی است. شروع بیماری در هر سنی میتواند رخ دهد اما اوج سنی آن بین 50-30 سال است. ناتوانی در این بیماری شایع و قابل توجه است. در یک مطالعه همگروهی در آمریکا 35% افراد مبتلا به آرتریت روماتویید بعد از 10 سال دچار ناتوانی در انجام کار شده بودند.
اتیولوژی و پاتوفیزیولوژی
مشابه بسیاری از بیماریهای خودایمن، علت آرتریت روماتویید نیز چندعاملی (مولتیفاکتوریال) است. استعداد ژنتیکی در مطالعات روی دوقلوهای تکتخمی و نیز دستهجات خانوادگی مشهود بوده به طوری که خطر قابل انتساب به عوامل ژنتیک در آرتریت روماتویید 50% است. آرتریت رومـاتویید با این مــــوارد همراهی ژنتیکی دارد:HLA- DR4 و HLA-DRB1 و انواعی از آللهای دیگر موسوم به اپیتوپهای مشترک. مطالعات بررسیکننده همراهی در کل ژنوم، خصـوصیات ژنتیکی بیشتری- از جملـه ژن STAT4 و لوکـوس CD40 - را در آرتریت روماتویید و سایر بیماریهای خودایمن مشخص کردهاند. سیگار مهمترین عامل محیطی دخیل در شعلهور شدن بیماری خصوصا در افراد دارای زمینه ژنتیکی است. اگرچه عفونتها میتوانند باعث آشکار شدن پاسخهای خودایمنی شوند، ولی اثبات نشده که هیچ پاتوژن خاصی منجر به ایجاد آرتریت روماتویید شود.
مشخصه آرتریت روماتویید فعال شدن یک مسیر التهابی است که منجر به تکثیر سلولهای سینوویوم مفصل میشود. متعاقبا تشکیل پانوس میتواند به تخریب غضروف زیرین و خوردگی استخوانی منتهی گردد. تولید بیش از حد عوامل پیشبرنده التهاب مثل عامل نکروز تومور (TNF) و اینترلوکین- 6 منجر به پیشرفت فرایند تخریب میشود.
عوامل خطر
سن بالا، سابقه خانوادگی بیماری و جنس مونث با افزایش خطر آرتریت روماتویید همراه هستند- هرچند در بیماران سالمند اختلاف جنسی وضوح کمتری پیدا میکند. مصرف سیگار در حال حاضر و نیز سابقه مصرف سیگار خطر آرتریت روماتویید را افزایش میدهد (خطر نسبی 4/1؛ تا 2/2 برای مصرف سیگار بیش از 40 پاکت- سال).
بارداری اغلب منجر به فروکش کردن آرتریت روماتویید احتمالا به دلیل تحمل ایمنی میشود. تاثیر زایمان میتواند تا مدتها ادامه داشته باشد به طوری که آرتریت روماتویید در زنان زایمانکرده نسبت به زنانی که تا به حال زایمان نکردهاند کمتر دیده میشود (خطر نسبی 61/0). شیردهی خطر آرتریت روماتویید را کاهش میدهد (خطر نسبی 5/0 در زنانی که حداقل 24 ماه شیردهی داشتهاند). از طرفی منارک زودرس (خطر نسبی 3/1 در صورت منارک در سن 10 سالگی یا کمتر) و قاعدگیهای نامنظم (خطر نسبی 5/1) این خطر را زیاد میکنند. استفاده از قرصهای ضد بارداری یا ویتامین E تاثیری بر آرتریت روماتویید ندارد.
تشخیص
تظاهرات معمول
بیماران مبتلا به آرتریت روماتویید به صورت تیپیک از درد و خشکی در مفاصل متعدد شکایت دارند. مچ دستها، مفاصل پروگزیمال بین بند انگشتان (PIPها) و مفاصل متاکارپوفالانژیال (MCPها) شایعترین مفاصل درگیر هستند. خشکی صبحگاهی که بیش از یک ساعت طول بکشد مطرحکننده یک بیماری التهابی است. در هنگام معاینه مفاصل ممکن است تورم مفاصل به دلیل سینوویت دیده شود (شکل 1) یا افزایش جزئی ضخامت سینوویوم لمس گردد. پیش از تورم بارز مفاصل در بالین، بیماران ممکن است یک آرترالژی مبهم را ذکر کنند. علایم سیستمیک همچون خستگی، کاهش وزن و تب خفیف نیز ممکن است در مرحله فعال بیماری دیده شود.
معیارهای تشخیصی
در سال 2010 کالج روماتولوژی آمریکا و اتحادیه اروپایی علیه روماتیسم(2) مشترکا معیارهای جدیدی را برای تشخیص آرتریت روماتویید تدوین کردند (جدول 1). هدف از معیارهای جدید، تشخیص زودرس آرتریت روماتویید در مرحلهای است که بیماران ممکن است هنوز معیارهای طبقهبندی کالج روماتولوژی آمریکا مصوب سال 1987 را نداشته باشند. در معیارهای سال 2010، ندولهای روماتویید یا اروزیونهای رادیولوژیک که هر دو احتمالا در مراحل اولیه آرتریت روماتویید دیده نمیشوند، دیگر وجود ندارند. از آنجاییکه در مراحل اولیه بیماری تظاهرات ممکن است به صورت غیر قرینه باشد، لذا وجود آرتریت قرینه نیز در معیارهای سال 2010 الزامی نیست.
همچنین محققین هلندی قاعدهای را برای پیشبینی بالینی آرتریت روماتویید تدوین و رواسازی کردهاند (جدول 2). هدف از این قاعده کمک به تشخیص، پیگیری و ارجاع بیماران مبتلا به آرتریتهای تمایزنیافتهای است که بیشترین احتمال پیشرفت به سمت آرتریت روماتویید را دارند.
آزمونهای تشخیصی
مشخصه غالب بیماریهای خودایمن از جمله آرتریت روماتویید وجود اتوآنتیبادیها است. RF برای آرتریت روماتویید اختصاصی نیست و در بیماریهای دیگری از جمله هپاتیت C نیز ممکن است مثبت باشد. RF همچنین در افراد سالمند سالم نیز دیده میشود. ACPA برای آرتریت روماتویید اختصاصیتر است و ممکن است نقشی در پاتوژنز بیماری داشته باشد. تقریبا 80%-50% از بیماران مبتلا به آرتریت روماتویید RF، ACPA و یا هر دو را دارا هستند. آزمون آنتیبادی ضد هسته (ANA) در بیماران آرتریت روماتویید ممکن است مثبت شود که در تعیین پیشآگهی خصوصا در انواع جوانان (JRA) این بیماری اهمیت دارد. سطح CRP و ESR اغلب در آرتریت روماتویید فعال افزایش مییابد و این پروتئینهای واکنشگرهای مرحله حاد جزء معیارهای جدید طبقهبندی آرتریت روماتویید محسوب میشوند. اندازهگیری سطح CRP و ESR همچنین جهت پیگیری فعالیت بیماری و میزان پاسخ به درمان نیز به کار میرود.
انجام CBC و diff و بررسی کارکرد کلیه و کبد به صورت پایه مفید است زیرا نتایج آنها میتواند بر گزینههای درمانی تاثیر بگذارد (به عنوان مثال در مبتلایان به نارسایی کلیه یا ترومبوسیتوپنی قابل توجه احتمالا نباید NSAIDها را تجویز کرد). کمخونی خفیف ناشی از بیماریهای مزمن در 60%-33% از مبتلایان به آرتریت روماتویید دیده میشود؛ هرچند در بیمارانی که کورتون یا NSAID دریافت میکنند، احتمال خونریزی گوارشی نیز باید مد نظر باشد. متوترکسات در بیماران کبدی از قبیل هپاتیت C و نیز بیمارانی که اختلال کلیوی قابل توجه دارند کنترااندیکه است. شروع درمانهای بیولوژیک از قبیل مهارکنندههای TNF نیاز به منفی شدن آزمون توبرکولین یا درمان TB مخفی دارد. مهارکنندههای TNF میتوانند موجب فعالیت مجدد هپاتیت B نیز بشوند. رادیوگرافی دستها و پاها (از مچ به پایین) جهت ارزیابی تغییرات اروزیو اطراف مفصلی که مشخصه آرتریت روماتویید است، باید انجام شود. وجود این تغییرات میتواند نشاندهنده انواع تهاجمیتر آرتریت روماتویید باشد.
تشخیصهای افتراقی
وجود یافتههای پوستی میتواند مطرحکننده لوپوس اریتماتوی سیستمیک، اسکلروز سیستمیک یا آرتریت پسوریاتیک باشد. پلیمیالژی روماتیکا باید در افراد سالمند دچار علایم غالب در شانه و هیپ مد نظر باشد و برای بررسی وجود آرتریت تمپورال همراه با آن، باید سوالات مرتبط از بیماران پرسیده شود.
رادیوگرافی قفسه سینه جهت بررسی سارکوییدوز به عنوان علت آرتریت میتواند مفید باشد. در بیمارانی که علایم کمردرد التهابی یا سابقه بیماری التهابی روده (IBD) یا سابقه بیماریهای التهابی چشمی را داشتهاند، ممکن اسپوندیلوآرتروپاتیها مطرح باشند. در افرادی که طول مدت علایم کمتر از 6 هفته دارند ممکن است عفونتهای ویروسی از قبیل پاروو ویروس دخیل باشند. حملات راجعه و خودمحدود تورم حاد مفصلی در آرتروپاتیهای ناشی از کریستالها دیده میشود. در این افراد آرتروسنتز جهت بررسی وجود کریستالهای مونوسدیم اورات مونوهیدرات یا کلسیم پیروفسفات دیهیدرات باید صورت گیرد. وجود نقاط ماشهای (trigger point) متعدد عضلانی- فاسیایی همراه با علایم جسمانی میتواند مطرحکننده فیبرومیالژی باشد که ممکن است با آرتریت روماتویید همراهی داشته باشد. جهت کمک به تشخیص و تعیین راهبردهای درمانی، بیماران مبتلا به آرتریتهای التهابی باید فورا به فوق تخصص روماتولوژی ارجاع داده شوند.
درمان
بعد از تشخیص آرتریت روماتویید و انجام ارزیابیهای اولیه، درمان باید شروع شود. راهکارهای جدیدی در مورد درمان آرتریت روماتویید وجود دارد ولی ترجیح خود بیمار نیز نقش مهمی در انتخاب درمان دارد. ملاحظات خاصی برای زنان در سنین باروری وجود دارد زیرا بسیاری از این داروها اثرات زیانآوری در بارداری دارند. اهداف درمان شامل به حداقل رساندن درد و تورم مفصل، جلوگیری از دفورمیتی (از قبیل انحراف به سمت اولنار) و تخریب رادیوگرافیک مفصل (از قبیل اروزیونها)، حفظ کیفیت زندگی (شخصی و کاری) فرد، و کنترل تظاهرات خارج مفصلی است. DMARDها محور اصلی درمان آرتریت روماتویید هستند.
داروهای ضد روماتیسمی تعدیلکننده سیر بیماری (DMARDها)
DMARDها میتوانند بیولوژیک یا غیر بیولوژیک باشند (جدول 3). عوامل بیولوژیک شامل آنتیبادیهای مونوکلونال و گیرندههای نوترکیب برای بلوک سیتوکینهای پیشبرنده آبشار التهابی مسوول ایجاد علایم آرتریت روماتویید هستند. متوترکسات به عنوان اولین خط درمان در افراد مبتلا به آرتریت روماتویید فعال توصیه میشود؛ مگر آن که کنترااندیکاسیونی داشته باشد یا تحمل نشود. لفلونامید (leflunomide) به عنوان جایگزین متوترکسات قابل استفاده است ولی عوارض گوارشی شایعتری دارد. سولفاسالازین یا هیدروکسی کلروکین به عنوان تکدرمانی در بیمارانی توصیه میشوند که فعالیت بیماری آنها پایین است یا خصوصیات پیشآگهی بد را ندارند (مثلا آرتریت روماتویید سرونگاتیو و غیر اروزیو).
درمان ترکیبی با دو یا چند DMARD موثر از تکدرمانی است؛ هرچند عوارض جانبی آن هم ممکن است بیشتر باشد. در صورتی که آرتریت روماتویید با DMARDهای غیر بیولوژیک به خوبی کنترل نشد، DMARDهای بیولوژیک باید شروع شوند. مهارکنندههای TNF اولین خط درمان بیولوژیک هستند و بیش از سایر داروها مورد بررسی قرار گرفتهاند. در صورتی که مهارکنندههای TNF موثر نباشند از درمانهای بیولوژیک دیگر میتوان استفاده کرد. مصرف همزمان بیش از یکی داروی بیولوژیک (مثلا آدالیمومب [adalimumab] با آباتاسپت [abatacept]) به دلیل میزان غیر قابل قبول عوارض جانبی توصیه نمیشود.
NSAIDها و کورتیکواستروییدها
درمان دارویی آرتریت روماتویید ممکن است شامل NSAID و کورتونهای خوراکی، عضلانی یا داخل مفصلی جهت کنترل درد و التهاب باشد. مطلوب آن است که این داروها فقط برای مدت زمان کوتاهی مصرف شوند زیرا DMARDها درمان ارجح بیماری هستند.
درمانهای مکمل
مداخلات تغذیهای شامل رژیم غذایی مدیترانهای و گیاهخواری در درمان آرتریت روماتویید مورد مطالعه قرار گرفتهاند ولی شواهد متقاعدکنندهای جهت سودمندی آنها به دست نیامده است. علیرغم برخی نتایج مطلوب، شواهد کمی در مورد موثر بودن طب سوزنی در مقایسه با دارونما در کارآزماییهای روی آرتریت روماتویید دیده شده است. به علاوه در مورد استفاده از گرمادرمانی و درمان با امواج فراصوت در آرتریت روماتویید هنوز به اندازه کافی مطالعه نشده است. در یک مرور کاکرین روی داروهای گیاهی در آرتریت روماتویید مشخص شد که اسید گاما لینولئیک (گرفتهشده از گل پامچال یا روغن دانه کشمش سیاه ) و نیز گیاه تریپتریجیوم ویلفوردی (Tripterygium wilfordii) به طور بالقوه میتوانند مفید باشند. باید بیماران را از عوارض جانبی جدی گزارششده به دنبال استفاده از داروهای گیاهی آگاه نمود.
ورزش و فیزیوتراپی
نتایج کارآزماییهای تصادفیشده شاهددار، نشاندهنده تاثیر فعالیت جسمی در بهبود کیفیت زندگی و قدرت عضلانی برای مبتلایان به آرتریت روماتویید است. در این مطالعات دیده نشده که تمرینات ورزشی تاثیر زیانآوری بر فعال شدن بیماری، نمرات درد یا تخریب رادیوگرافیک مفاصل داشته باشند. ثابت شده که تایچی در بهبود دامنه حرکات مفصل مچ پای مبتلایان به آرتریت روماتویید موثر بوده هرچند کارآزماییهای تصادفیشده در این زمینه محدود است. کارآزماییهای تصادفیشده شاهددار در مورد تاثیر آینگار یوگا (Iyengar yoga) در افراد جوان مبتلا به آرتریت روماتویید در حال انجام است.
طول درمان
بسته به تعریف فروکش (remission) و شدت درمانهای انجامشده، فروکش بیماری در 50%-10% افراد مبتلا به آرتریت روماتویید قابل حصول است. فروکش بیماری در این موارد محتملتر است: مردان، غیر سیگاریها، افراد جوانتر از 40 سال، شروع دیررس بیماری (در سن بالاتر از 65 سال)، طول مدت کوتاهتر بیماری، بیماری خفیفتر، عدم افزایش واکنشگرهای مرحله حاد، و منفی بودن RF و ACPA.
پس از کنترل بیماری دوز داروها را میتوان با احتیاط کاهش داد تا به حداقل میزان مورد نیاز برسد. پایش مکرر بیماران ضروری است تا از پایدار بودن علایم بیماران اطمینان حاصل شود؛ در صورت شعلهور شدن بیماری، افزایش سریع دوز داروها توصیه میشود.
تعویض مفصل
تعویض مفصل زمانی اندیکاسیون مییابد که تخریب شدید مفصل وجود داشته باشد یا کنترل علایم بیمار با درمان طبی رضایتبخش نباشد. پیامدهای درازمدت این روش خوب بوده است و تنها 13%-4% از مفاصل بزرگ تعویضشده در طی 10 سال نیاز به بازبینی دارند. مفاصل هیپ و زانو شایعترین مفاصل تعویضشده هستند.
پیگیری درازمدت
اگرچه آرتریت روماتویید یک بیماری درگیرکننده مفاصل است ولی یک بیماری سیستمیک نیز محسوب میشود که توانایی درگیر کردن سایر اعضا را نیز دارد. تظاهرات خارج مفصلی آرتریت روماتویید در جدول 4 ذکر شدهاند.
خطر ابتلا به لنفوم در مبتلایان به آرتریت روماتویید 2 برابر است که احتمالا از فرایند التهابی زمینهای بیماری نشات میگیرد و نتیجه درمانهای طبی نیست. بیماران آرتریت روماتویید همچنین در معرض خطر افزایشیافته بیماریهای کرونری هستند و لذا پزشکان باید سایر عوامل خطر کرونری مثل سیگار، فشار خون بالا و کلسترول بالا را نیز در این بیماران درمان کنند. استفاده از داروهای مهارکننده TNF در نارسایی احتقانی قلب کلاس 3 و 4 کنترااندیکه است زیرا میتوانند باعث بدتر شدن پیامدهای نارسایی قلب شوند. استفاده از DMARDها خصوصا مهارکنندههای TNF در بیمارانی که علاوه بر آرتریت روماتویید دچار بدخیمی هستند باید با احتیاط صورت گیرد. در بیمارانی که عفونت فعال هرپس زوستر، عفونتهای قارچی قابل ملاحظه یا عفونتهای باکتریایی نیازمند آنتیبیوتیک دارند، DMARDهای بیولوژیک، متوترکسات و لفلونامید نباید شروع شوند. عوارض آرتریت روماتویید و درمانهای آن در جدول 5 آمده است.
پیشآگهی
طول عمر بیماران آرتریت روماتویید نسبت به جمعیت عادی 12-3 سال کمتر است. افزایش میزان مرگومیر در این بیماران اغلب به دلیل بیماریهای قلبی- عروقی تسریعشده (خصوصا در موارد بیماری بسیار فعال و التهاب مزمن) است. درمانهای بیولوژیک نسبتا جدید میتوانند پیشرفت آترواسکلروز را معکوس کنند و طول عمر مبتلایان به آرتریت روماتویید را افزایش دهند.
منبع: نوین پزشکی
Wasserman AM. Diagnosis and management of rheumatoid arthritis. American Family Physician December 1, 2011; 84: 1245-52.
جدول 1. معیارهای سال 2010 برای طبقهبندی آرتریت روماتویید طبق نظر انجمن روماتولوژی آمریکا و اتحادیه اروپایی علیه روماتیسم | |
نمره | |
جمعیت هدف (چه افرادی باید ارزیابی شوند): بیمارانی که 1) حداقل یک مفصل درگیر با سینوویت (تورم) قطعی از نظر بالینی دارند× 2) سینوویت آنها با بیماری دیگری بهتر قابل توجیه نباشد# معیارهای طبقهبندی آرتریت روماتویید (الگوریتم نمرات: نمرات گروههای A تا D را با هم جمع میکنیم؛ مجموع نمرات بیشتر یا مساوی 6 از 10 نمره برای تشخیص قطعی آرتریت روماتویید لازم است)^ | |
A. درگیری مفاصل@ | |
یک مفصل بزرگ÷ | 0 |
10-2 مفصل بزرگ | 1 |
3-1 مفصل کوچک (با یا بدون درگیری مفاصل بزرگ)÷÷ | 2 |
10-4 مفصل کوچک (با یا بدون درگیری مفاصل بزرگ) | 3 |
بیش از 10 مفصل (حداقل یک مفصل کوچک)×× | 5 |
B. سرولوژی (حداقل نتیجه یک آزمون برای این طبقهبندی لازم است)## | |
RF منفی و ACPA منفی | 0 |
RF یا ACPA مثبت ولی با میزان پایین | 2 |
RF یا ACPA مثبت با میزان بالا | 3 |
C. واکنشگرهای مرحله حاد (حداقل نتیجه یک آزمون برای این طبقهبندی لازم است)^^ | |
ESR طبیعی و CRP طبیعی | 0 |
CRP یا ESR غیر طبیعی | 1 |
D. طول مدت علایم@@ | |
کمتر از 6 هفته | 0 |
بیشتر یا مساوی 6 هفته | 1 |
ACPA: آنتیبادی ضد پروتئین سیترولینه، CRP: پروتئین واکنشی ESR ،C: سرعت رسوب گلبولهای قرمز × هدف این معیارها طبقهبندی بیماران جدید است. به علاوه، افراد دچار بیماری اروزیو تیپیک برای آرتریت روماتویید که شرح حال قبلی سازگار با معیارهای سال 2010 دارند باید به عنوان آرتریت روماتویید طبقهبندی شوند. بیماران دچار بیماری طولانیمدت از جمله افرادی که بیماری آنها (با یا بدون درمان) غیر فعال است که بر اساس دادههای گذشتهنگر موجود، از قبل معیارهای سال 2010 را داشتهاند باید تحت عنوان آرتریت روماتویید طبقهبندی شوند. # تشخیصهای افتراقی بر اساس تظاهرات مختلف بیماران متفاوت است اما میتواند شامل لوپوس اریتماتوی سیستمیک، آرتریت پسوریاتیک و نقرس باشد. در صورت نامشخص بودن تشخیصهای افتراقی مرتبط، مشاوره با روماتولوژیست ماهر لازم است. ^ بیماران دارای نمره کمتر از 6 از 10 تحت عنوان آرتریت روماتویید طبقهبندی نمیشوند ولی وضعیت آنها میتواند مجددا ارزیابی شود زیرا معیارها ممکن است در طول زمان تکمیل شوند. @ درگیری مفصل به هر گونه تورم و تندرنس مفصل در معاینه اطلاق میشود که میتواند با مشاهده شواهد سینوویت در تصویربرداری تایید شود. مفاصل DIP، مفصل کارپومتاکارپ اول و MTPهای اول در این بررسی به حساب نمیآیند. طبقهبندی توزیع مفاصل بر اساس محل و تعداد مفاصل درگیر با قرارگیری در بالاترین طبقه ممکن بر اساس الگوی درگیری مفاصل، صورت میگیرد. ÷ مفاصل بزرگ شامل شانهها، آرنجها، هیپها، زانوها و مچ پاها است. ÷÷ مفاصل کوچک شامل مفاصل MCP،PIP، مفاصل MTP دوم تا پنجم، مفاصل انگشتهای شست دست و مفاصل مچ دستها است. ×× در این طبقه، حداقل یکی از مفاصل درگیر باید مفصل کوچک باشد؛ سایر مفاصل میتوانند شامل ترکیبی از مفاصل بزرگ و کوچک اضافی و همچنین سایر مفاصل غیر اختصاصی دیگر (مثلا تمپورومندیبولار، آکرومیوکلاویکولار و استرنوکلاویکولار) باشد. ## سرولوژی منفی معادل مقادیر مساوی یا کمتر از حد بالای محدوده طبیعی است. مقادیر مثبت ولی با میزان پایین آنهایی هستند که از این حد بیشترند ولی کمتر از 3 برابر حد بالای محدوده طبیعی هستند. مقادیر مثبت با میزان بالا به مقادیر بیش از 3 برابر حد بالای محدوده طبیعی اطلاق میشود. زمانی که عامل روماتویید تنها به صورت مثبت یا منفی گزارش گردد، نتیجه مثبت آن باید به عنوان «مثبت ولی با میزان پایین» در نظر گرفته شود. ^^ مقادیر طبیعی یا غیر طبیعی بر اساس استانداردهای هر آزمایشگاه تعیین میگردد. @@ طول مدت علایم به مدت زمان وجود نشانهها و علایم سینوویت (مثلا درد، تندرنس و تورم) بر اساس گزارش خود بیمار- صرفنظر از شروع یا عدم شروع درمان- اطلاق میشود. | |
جدول 2. قاعده بالینی برای پیشبینی خطر آرتریت روماتویید در مبتلایان به آرتریتهای تمایزنیافته | ||||
مشخصات بیمار | نمره | |||
سن | 02/0× تعداد سالها | |||
جنس مونث | 0/1 | |||
توزیع مفاصل درگیر (بیماران میتوانند از بیش از یکی از موارد زیر امتیاز بگیرند) | ||||
مفاصل کوچک دستها یا پاها | 5/0 | |||
قرینه بودن | 5/0 | |||
اندامهای فوقانی | 0/1 | |||
اندامهای فوقانی و تحتانی | 5/1 | |||
نمرات مربوط به خشکی صبحگاهی در یک مقیاس آنالوگ بصری 100 میلیمتری | ||||
90- 26 میلیمتر | 0/1 | |||
بیش از 90 میلیمتر | 0/2 | |||
تعداد مفاصل دارای تندرنس | ||||
10-4 | 5/0 | |||
بیشتر یا مساوی 11 | 0/1 | |||
تعداد مفاصل متورم | ||||
10-4 | 5/0 | |||
بیشتر یا مساوی 11 | 0/1 | |||
سطح CRP | ||||
50-5 میلیگرم بر لیتر | 5/0 | |||
بیشتر یا مساوی 51 میلیگرم بر لیتر | 5/1 | |||
RF مثبت | 0/1 | |||
ACPA مثبت | 0/2 | |||
جمع: ________ | ||||
نمره × | تعداد موارد با آرتریت روماتویید | تعداد موارد بدون آرتریت روماتویید | نسبت درستنمایی | درصد ابتلا به آرتریت روماتویید پس از یک سال |
5/3-0 | 0 | 109 | 0 | 0 |
5/6-51/3 | 41 | 214 | 42/0 | 16 |
5/8-51/6 | 71 | 53 | 0/3 | 57 |
بیشتر یا مساوی 51/8 | 63 | 11 | 7/12 | 85 |
× نمرات به نزدیکترین عدد ختمشده به اعشارِ صفر یا 5/0 گرد میشوند. | ||||
جدول 3. داروهای ضد روماتیسمی تعدیلکننده سیر بیماری (DMARDها) از دو نوع بیولوژیک و غیر بیولوژیک | ||
دارو | مکانیسم عمل در آرتریت روماتویید | عوارض جانبی |
داروهای غیر بیولوژیک | ||
داروهایی که بیشتر به کار میروند | ||
متوترکسات | مهارکننده دیهیدرو فولات ردوکتاز | اثرات کبدی، خواص تراتوژنی، ریزش مو، زخمهای دهانی |
لفلونامید | مهارکننده سنتز پیریمیدین | اثرات کبدی و گوارشی، خواص تراتوژنی |
هیدروکسی کلروکین | ضد مالاریا، بلوک گیرندههای شبه عوارضی (toll- like) | به ندرت سمیت چشمی |
سولفاسالازین | تخلیه فولات، سایر مکانیسمها نامعلوم است. | کمخونی در مبتلایان به کمبود G6PD، آثار گوارشی |
مینوسیکلین | ضد میکروبی، سایر مکانیسمها نامعلوم است. | لوپوس اریتماتوی ناشی از دارو- کولیت کلستریدیوم دیفیسیل |
داروهایی که کمتر به کار میروند | ||
تیومالات سدیم طلا | مهارکننده پردازش آنتیژنی، کاهش سیتوکینها (TNF و اینترلوکین- 6) | اثرات پوستی، خونی و کلیوی |
پنیسیلامین | شلاتور فلزات، سایر مکانیسمها نامعلوم است. | اثرات خونی و کلیوی |
سیکلوفسفامید | عامل آلکیلهکننده نیتروژن موستارد | ناباروری، سرطان، سیستیت هموراژیک |
سیکلوسپورین | مهارکننده کلسینورین، کاهش اینترلوکین- 2 | پرفشاری خون، آثار کلیوی، هیرسوتیسم |
داروهای بیولوژیک | ||
داروهای ضد TNF | ||
آدالیمومب | ضد TNF آلفا | سل، عفونتهای فرصتطلب |
سرتولیزومب پگول (certolizumab pegol) | ضد TNF آلفا، پگیله | سل، عفونتهای فرصتطلب |
اتانرسپت (etanercept) | ضد TNF آلفا، گیرنده | سل، عفونتهای فرصتطلب |
گولیمومب (golimumab) | ضد TNF آلفا | سل، عفونتهای فرصتطلب |
اینفلکسیمب (infliximab) | ضد TNF آلفا | سل، عفونتهای فرصتطلب، واکنشهای ناشی از تزریق |
سایر داروهای بیولوژیک | ||
آباتاسپت | بلوککننده تحریککننده همزمان، آنتیژن 4 لنفوسیتT سیتوتوکسیک | عفونتهای فرصتطلب |
آناکینرا (anakinra) | بلوککننده گیرنده آنتی اینترلوکین- 1 | عفونتهای فرصتطلب، درد محل تزریق |
ریتوکسیمب | آنتی CD20، حذفکننده سلولهای B | واکنشهای ناشی از تزریق، عفونتهای فرصتطلب، لکوانسفالوپاتی چندکانونی پیشرونده |
توسیلیزومب (tocilizumab) | بلوککننده گیرنده آنتی اینترلوکین- 6 | عفونتهای فرصتطلب |
G6PD: گلوکز- 6- فسفات دهیدروژناز، TNF: عامل نکروز تومور ^ داروهای غیر بیولوژیک به ترتیب تقریبی اولویت و داروهای بیولوژیک به ترتیب الفبا مرتب شدهاند. | ||
جدول 4. تظاهرات خارج مفصلی آرتریت روماتویید | |
تظاهرات | مشخصات |
قلبی | |
تسریع آترواسکلروز | علت اصلی مرگ در مبتلایان به آرتریت روماتویید |
پریکاردیت | در 50%-30% موارد در اتوپسی مبتلایان به آرتریت روماتویید دیده میشود، به ندرت تامپوناد ایجاد میکند. |
چشمی | |
اپیاسکلریت و اسکلریت | درد و قرمزی حاد چشم، در کمتر از 1% بیماران آرتریت روماتویید دیده میشود. |
کراتوکونژنکتیویت سیکا | سندرم شوگرن ثانویه، خشکی دهان نیز ممکن است دیده شود. |
کراتیت اولسروی محیطی | نوع شدیدتر اسکلریت، اگر درمان نشود میتواند منجر به سوراخ شدن اتاق قدامی شود. |
خونی | |
آمیلوییدوز | به علت التهاب مزمن |
سندرم فلتی | اسپلنومگالی، نوتروپنی و ترومبوسیتوپنی |
سیستم عصبی | |
میلوپاتی گردنی | ناشی از نیمهدررفتگی مهرههای C1-C2، در رادیوگرافی فلکسیون- اکستانسیون گردن دیده میشود. |
نوروپاتی | سندرم تونل کارپ، مونونوریت مولتیپلکس (افتادگی پا [foot drop]) |
ریوی | |
سندرم کاپلان | ندولها و پنوموکونیوز (مثلا در کارگران معادن زغال سنگ) |
بیماری بینابینی ریه | ممکن است برونشیولیت ابلیتران همراه با پنومونی ارگانیزان (BOOP) را تقلید کند، فیبروز ریوی ایدیوپاتیک، همچنین ممکن است بیمار پرفشاری شریان ریوی داشته باشد. |
افیوژن پلور | افیوژن اگزودایی با سطح گلوکز بسیار پایین |
ندولهای ریوی | میتواند بیعلامت باشد. |
پوستی | |
ندولهای روماتویید | قوام سفت یا لاستیکی، در محلهای تحت فشار (مثل اولهکرانون) |
واسکولیت | پیشآگهی بد، افزایش مرگومیر، نادر است اما در همراهی با آرتریت روماتویید شدید دیده میشود. (اروزیو همراه با دفرمیتی و سرولوژی مثبت) |
جدول 5. عوارض آرتریت روماتویید و درمانهای آن | |
عوارض | ملاحظات |
افسردگی | تا 40% از مبتلایان به آرتریت روماتویید را درگیر میکند، میتواند بر اثر مصرف کورتیکواستروییدها هم ایجاد شود. |
عفونت | ممکن است بر اثر خود آرتریت روماتویید یا مصرف سرکوبگرهای ایمنی ایجاد شود. |
بدخیمی | |
لنفوم | خطر آن- مستقل از مصرف سرکوبگرهای ایمنی- در مبتلایان به آرتریت روماتویید به 2 برابر میرسد. |
سرطان ریه | بر اثر سیگار یا بیماری زمینهای بینابینی ریه ایجاد میشود. |
سرطان پوست | بر اثر مصرف سرکوبگرهای ایمنی ممکن است خطر آن افزایش یابد. |
توصیههای کلیدی برای طبابت | |
توصیه بالینی | درجهبندی شواهد |
مبتلایان به بیماری التهابی مفاصل خصوصا اگر علایم آنها بیش از 6 هفته طول کشیده باشد، باید به فوق تخصص روماتولوژی ارجاع شوند. | C |
در مبتلایان به آرتریت روماتویید درمان ترکیبی با دو یا چند DMARD نسبت به تکدرمانی موثرتر است. با این حال، به دلیل خطر بالای عوارض جانبی نباید همزمان از بیش از یک داروی بیولوژیک (مثلا آدالیمومب همراه با آباتاسپت) استفاده کرد. | A |
یک برنامه ورزشی هدایتشده میتواند کیفیت زندگی و قدرت عضلانی را در مبتلایان به آرتریت روماتویید بهبود بخشد. | B |
بیماری قلبی- عروقی علت اصلی مرگومیر در مبتلایان به آرتریت روماتویید محسوب میشود؛ لذا در این بیماران باید به عوامل خطر بیماری کرونری نیز رسیدگی کرد. | C |
A: شواهدبیمارمحور قطعی با کیفیت مطلوب؛ B: شواهد بیمارمحور غیرقطعی یا با کیفیت محدود؛ C: اجماع، شواهد بیماریمحور، طبابت رایج، عقیده صاحبنظران یا مجموعه موارد بالینی | |