وبلاگ شخصی دکتر امیرهوشنگ واحدی
دکتر امیر هوشنگ واحدی متخصص طب فیزیکی و توابخشی، درمان بیماریهای ستون فقرات، عصبی، عضلانی و مفصلی و ... مطب کرج، جهانشهر-روبروی بیمارستان مدنیوبلاگ شخصی دکتر امیرهوشنگ واحدی
دکتر امیر هوشنگ واحدی متخصص طب فیزیکی و توابخشی، درمان بیماریهای ستون فقرات، عصبی، عضلانی و مفصلی و ... مطب کرج، جهانشهر-روبروی بیمارستان مدنیقرص و شربت چه زمانی فاسد می شود؟
با گذشت زمان، داروها غیرقابل مصرف می شوند، برخی از آن ها تاثیرشان را از دست می دهند، در حالی که مصرف برخی دیگر برای سلامتی مضر است. به همین خاطر باید تاریخ مصرف داروها را جدی گرفت و هر چند مدت یکبار با بررسی آنها، داروهای تاریخ گذشته را دور ریخت و نگه نداشت.
همه می دانند داروها تاریخ مصرف دارند و نمی توان برای همیشه آنها را نگه داشت، اما خیلی افراد در موقع استفاده، وسوسه می شوند و ترجیح می دهند این نکته مهم را فراموش کنند.
با گذشت زمان، داروها غیرقابل مصرف می شوند، برخی از آن ها تاثیرشان را از دست می دهند، در حالی که مصرف برخی دیگر برای سلامتی مضر است. به همین خاطر باید تاریخ مصرف داروها را جدی گرفت و هر چند مدت یکبار با بررسی آنها، داروهای تاریخ گذشته را دور ریخت و نگه نداشت.
شرکت های تولید دارو نیز فقط تا زمان اتمام تاریخ مصرف، تاثیر و سلامت دارهایشان را تضمین می کنند و بعد از آن تاریخ، خود دارو ممکن است عامل بیماری شود تا کمک به سلامتی.
واقعیت این است که گاهی ممکن است دارویی پیش از تمام شدن تاریخ مصرفش، فاسد یا غیرقابل استفاده شود. این امر وقتی اتفاق می افتد که داروها درست نگهداری نشوند.
کارشناسان توصیه می کنند که بهتر است همه داروهایی که بیرون از یخچال هستند را در اتاق خواب نگهداری کرد، چرا که اتاق خواب معمولا خنک و تاریک است.
حمام و دستشویی نامناسب ترین جاها برای نگه داشتن داروها هستند، چرا که رطوبت بالای آنها باعث فاسد شدن داروها می شود.
در ارتباط با قرص ها معمولا کمتر مشکلی ایجاد می شود، اما در مورد قطره چشم، اسپری بینی، شربت و پماد مسئله متفاوت می شود، چرا که این داروها مدت کمی پس از باز شدن درشان قابل استفاده هستند.
به طور خلاصه می توان گفت در هر دارویی که آب وجود داشته باشد، مشکل میکروبی شدن و فساد آن نیز وجود دارد.
پس شربت ها و قطره هایی که درشان باز شده، دیگر تا زمان تاریخ مصرفشان قابل استفاده نیستند. اما از کجا می توان فهمید که پس از باز کردن این داروها تا چه زمانی می توان از آن ها استفاده کرد؟
در پاسخ به این سوال باید یادآور شد که در راهنمای استفاده بسیاری از محصولات این نکته نیز درج شده که پس از باز کردن آن، تا چه زمانی می توان از آن استفاده کرد.
همچنین می توانید هنگام خرید دارو چنین اطلاعاتی را از داروخانه بپرسید. بهتر است برای فراموش نکردن تاریخ باز شدن دارو، تاریخ موردنظر را روی خود آن بنویسید.
بهتر است بدانید داروهای ترکیبی را هم که خود داروخانه ها درست می کنند، معمولا خیلی کمتر از دیگر داروها ماندگاری دارند. دلیل این امر هم این است که در این داروها، مواد نگهدارنده اضافه نمی شود، چرا که مثلا بیمار قادر به خوردن آن ها نیست. اما همین داروها هم تاریخ مصرف معینی دارند که باید اطلاعات لازم را از سازنده آن گرفت.
در ادامه مطلب به مدت زمانی که برخی داروها پس از باز شدن درشان قابل استفاده هستند اشاره خواهد شد.
قطره چشم
قطره های چشم اکثرا حاوی مواد نگهدارنده هستند. با این وجود حداکثر چهار هفته پس از باز شدن درشان قابل استفاده اند. اما قطره های چشم کوچکی که تنها برای یک بار استفاده درست شده اند مواد نگهدارنده ندارند. اگر پس از باز شدن این قطره ها از آن ها استفاده نشود، باید دور ریخته شوند.
قطره ها
قطره ها، حتی قطره هایی که حاوی الکل هستند، باید ظرف یک ماه استفاده شوند. البته اطلاعات دقیق تر در مورد هر محصول را باید در دستورالعمل بسته خود قطره یافت.
کرم ها و ژل های حاوی آب
ماندگاری این محصولات پس از باز شدن، کمتر از پمادهای بدون آب است. همچنین کرم هایی که حاوی چربی هستند، اگر در معرض اکسیژن هوا قرار گیرند فاسد می شوند.
اسپری بینی
این محصول نیز پس از باز شدن نباید بیش از سه ماه مورد استفاده قرار گیرد.
اسپری هایی که از طریق مخاط بینی جذب می شوند تنها به مدت یک هفته قابل استفاده هستند و پس از آن، در هر صورت تاثیرگذاری شان از بین می رود و باید دور ریخته شوند.
منبع: تبیان
هر دارویی را چه موقع از روز باید بخورید؟
بسیاری از ما مجبوریم برای پیشگیری یا درمان بیماری خود، با تجویز پزشک هر روز دارو بخوریم، اما آیا میدانید هر دارویی را باید در زمان مناسبش در روز مصرف کرد؟
تحقیقات نشان داده است خوردن داروها در زمان نادرست نه تنها اثر آنها را کم میکند، بلکه در بعضی موارد ممکن است برای بدن مضر باشد؛ برای مثال خوردن داروهایی مانند داروی درمان آرتروز، پوکی استخوان یا سوزش معده در زمان مناسب میتواند تاثیر شگفتانگیزی روی میزان اثر آنها داشته باشد و زمان بهبود شما را بهطور چشمگیری کاهش دهد.
چندی پیش محققان با انجام مطالعاتی صحت این ادعا را اثبات کردند. برای مثال آنها متوجه شدند، مشکلات بیمارانی که دچار ضربان قلب نامنظم هستند، هنگام صبح بیشتر است. به این ترتیب بیمارانی که دچار مشکلات قلبی هستند یا در خطر سکته مغزی قرار دارند، با مصرف داروهای خود بعد از بیدار شدن از خواب شب (در صبح) نتیجه بسیار بهتری از روند درمان میگیرند.
بهنظر میرسد راز این اکتشاف در ساعت داخلی بدن نهفته است که توسط غده هیپوتالاموس در مغز کنترل میشود. این ساعت نه تنها سیستم ایمنی بدن انسان را کنترل میکند، بلکه روی فشار خون، دمای بدن، میزان تولید هورمونها، حرکات روده و حتی خستگی و شادابی ما هم تاثیرگذار است. اما خب چه موقعی بهترین زمان برای مصرف داروهای مختلف است؟
داروی پوکی استخوان: با شکم خالی میل شود
متداولترین داروهایی که برای درمان پوکیاستخوان تجویز میشوند «بی فسفوناتها» هستند که از تحلیل استخوانها پیشگیری میکنند. نکته کلیدی در مورد مصرف بیفسفوناتها این است که این داروها به میزان بسیار کمی جذب بدن میشوند. دلیل این موضوع هم کاملا مشخص است، زیرا این داروها بهخوبی در مایعات بهخصوص در روغنها و چربیهای موجود در معده حل نمیشوند، بنابراین بهترین زمان برای مصرف این داروها بعد از بیدارشدن از خواب (به طور ناشتا) است که شکم شما بعد از گذراندن چندساعت در طول خواب شبانه خالی شده است. سپس یک ساعت بعد از مصرف دارو، بیماران میتوانند به فکر خوردن صبحانه باشند.
بسیاری از مبتلایان به پوکی استخوان مجبورند همراه داروهای خود ویتامین D و مکملهای کلسیم هم مصرف کنند، اما این داروها هم ممکن است در روند جذب داروهای اصلی که همان بیفسفوناتها باشند، اختلال ایجاد کنند. پس بهتر است بین زمان مصرف این داروها هم یک ساعت فاصله بیندازید.
داروی فشار خون : شبها میل شود
با مصرف قرصهای فشار خون هنگام شب میتوان کنترل بهتری روی این بیماری داشت و به این ترتیب خطر ابتلا به حمله قلبی و سکته را کاهش داد.
در افراد سالم فشار خون هنگام شب بین 10 تا 20 درصد کاهش پیدا میکند، اما در افراد مبتلا به فشار خون بالا این اتفاق نمیافتد و به همین دلیل آنها با احتمال بیشتری در شبها دچار حمله قلبی و سکته خواهند شد.
تحقیقات انجام شده روی دو هزار و 156 مرد و زن مبتلا به این بیماری نشان داده، افرادی که بهطور مرتب حداقل یکی از قرصهای فشار خون خود را هنگام شب مصرف کردهاند، با احتمال 33 درصد کمتر در مقایسه با افرادی که قرص خود را هنگام صبح مصرف کردهاند در خطر ابتلا به حمله قلبی و سکته قرار داشتهاند.
این تحقیقات همچنین نشان داده است، بهترین معیار پیشبینی احتمال ابتلا به حملات قلبی در بیماران، اندازهگیری فشار خون آنها هنگام شب است. بیشترین تاثیر داروهای فشار خون روی بیماران زمانی به دست میآید که فرد قبل از رفتن به تختخواب اقدام به مصرف دارو کند. اگرچه افرادی که داروهای خود را هنگام صبح استفاده میکنند، نباید بدون مشورت با پزشک خود زمان مصرف دارو را به شب منتقل کنند. بعضی از افراد ممکن است در خطر کاهش غیرطبیعی فشار خون قرار بگیرند که این عامل خطر، سکته را در آنها افزایش خواهد داد.
داروی قلب: صبحها میل شود
مدتی است که محققان متوجه شده”‹اند احتمال بروز حمله قلبی و سکته در صبح، سه برابر بیشتر از هر زمان دیگری در روز است. اما تاکنون علت اصلی این موضوع مشخص نشده است. به تازگی محققان یک پروتئین خاص را در بدن شناسایی کردهاند که وظیفه منظمکردن ضربان قلب را بر عهده دارد. تحقیقات نشانداده، مقدار این پروتئین طی مدت 24 ساعت شبانهروز بالا و پایین میرود.
پالسهای الکتریکی قلب از ساعت 6 صبح تا هنگام ظهر کمترین میزان را دارند. در این دوره احتمال نامنظم شدن ضربان قلب افزایش پیدا میکند و به همین دلیل احتمال حمله قلبی هم بیشتر میشود. بنابراین مشخص میشود، بهترین زمان برای مصرف داروهای قلبی هنگام صبح است.
این تحقیقات میتواند یکی از مهمترین یافتهها در طول 20 سال گذشته به حساب بیاید. حتی تعدادی از محققان توصیه میکنند شما این داروها را درست بعد از بیدار شدن از خواب و قبل از بلند شدن از بستر استفاده کنید.
قرص کمکاری تیروئید : مصرف شبانه بهتر از صبح است
تقریبا سه میلیون نفر در کشور انگلستان دچار کمکاری تیروئید هستند که بیشتر آنها را هم خانمها تشکیل میدهند. بیشتر داروی درمان کننده این بیماری شامل«لووتیروکسین» است که عملکرد یکی از هورمونهای تولید شده توسط تیروئید را شبیهسازی میکند. این هورمون نیاز دارد که ابتدا به یک فرم از هورمون فعال شده تبدیل شود که این فرایند زمان زیادی در بدن طول میکشد. قبلا بسیاری از پزشکان تصور میکردند مصرف داروهای تیروئیدی در اول صبح بهترین کار است. اما دو تحقیق اخیر که توسط دانشمندان هلندی انجام شده نشان داده، بهتر است این داروها را به جای صبح هنگام شب مصرف کرد تا با این کار میزان هورمون تیروئید به بیشترین حالت خود برسد.
از آنجایی که حرکات معده و روده در شب آرامتر است، قرصها زمان بیشتری را در طول سیستم گوارش طی خواهند کرد و به این ترتیب جذب و میزان اثر دارو به حداکثر خواهد رسید.
تعداد دیگری از پزشکان هم توصیه میکنند بیماران هر روز داروی خود را در یک زمان مشخص بخورند و این روند را همیشه ادامه بدهند.
برای جذب بیشتر دارو بهتر است تا دو ساعت بعد از مصرف داروهای تیروئیدی، از خوردن غذاهای حاوی فیبر بالا (میوه و سبزی و سبوس)، مکملهای آهن، کلسیم و داروهای ضدافسردگی خودداری کرد.
داروی کلسترول خون: شب نتیجه بهتری دارد
مطالعات محققان دانشگاه ساندرلند نشان داده، در بدن بیمارانی که داروی خود را به جای شبها در صبح مصرف میکنند، به میزان بسیار بیشتری کلسترولهای بد از نوع LDL تولید میشود.
تحقیق دیگری که در سال 2008 انجام شده ثابت کرده بیمارانی که داروی خود به نام atorvastatin (آتروواستاتین) که یکی ازداروهای کاهنده کلسترول خون است را بعد از ظهر مصرف میکنند، نتیجه بهتری در مقایسه با استفاده آنها در صبح میگیرند. با این کار میزان تعداد حملات قلبی و انسداد رگهای خونی در این بیماران کاهش چشمگیری پیدا میکند و در عوض میزان تولید کلسترولهای خوب در بدنشان بیشتر میشود.
فایده دیگر مصرف قرصها در این زمان، بهتر شدن عملکرد رگهای خونی است.
داروهای آرتروز: ظهرها مصرف شود
تحقیقات دانشگاه «تگزاس» نشان داده، درد مفاصل در افراد مبتلا به آرتروز هنگام بعدازظهر بیشتر میشود. به این ترتیب این مطالعات اثبات میکند، بهترین زمان برای مصرف داروهای غیراستروئیدی ضدتورمی مانند ایبوپروفن بین ظهر تا اواسط بعدازظهر است. با این کار دارو میتواند درست در زمان شکلگیری علائم بیماری با آن مبارزه کرده و روند درمان را سریعتر کند.
علاوهبر آن، شواهد نشان میدهد بیماران مبتلا به آرتروز، شدیدترین دردها را هنگام صبح تجربه میکنند، بنابراین استفاده از قرصهای مسکن درست هنگام شام میتواند مانع از بروز درد در طول شب و آشکار شدن آن هنگام صبح شود.
داروهای معده : بعدازظهر بهترین موقع است
معمولا توصیه میشود داروهایی که تولید اسید معده را کاهش میدهند، درست 30 دقیقه قبل از وعدههای غذایی مصرف شوند. اگرچه، مطالعات محققان کانزاس نشان داده که موثرترین زمان برای مصرف این داروها و کاهش اثرات ناخوشایند بازگشت اسید معده به داخل دهان هنگام بعد از ظهر است.
به این ترتیب دارو میتواند در سراسر شب که شما خوابیدهاید در سیستم گوارش تاثیرگذار باشد. در حالت درازکش احتمالبازگشت اسید معده بهداخل دهان بیشتر است، اما با مصرف دارو هنگام بعد از ظهر و در ساعات نزدیک به پایان روز میتوان به میزان زیادی از بروز این حالت ناخوشایند پیشگیری کرد.
محققان همچنین توصیه میکنند، این داروها را به دو قسمت تقسیم کرده و بخشی را صبح و بخش دیگر را بعدازظهر استفاده کنید تا بهترین نتیجه را بگیرید.
منبع: برترین ها10دستور برای مصرف دارو
هر ساله شرکتهای دارویی، داروهای جدیدی را به پزشکان معرفی میکنند. این داروها بهطور مجزا میتوانند باعث بهبود بیماریها شوند یا دردهای مختلف را تسکین دهند، اما استفاده همزمان از همین داروهای مفید میتواند مضر و حتی مرگبار باشد. بنابراین اگر میخواهید از داروهای بدون نسخه استفاده کنید بد نیست به موارد زیر نگاهی داشته باشید:
1- به پزشک خود بگویید چه داروهایی مصرف میکنید.
این مسئله به پزشک شما کمک میکند تا دیدگاه بهتری نسبت به تاریخچه پزشکی شما پیدا کند. فایده این قضیه پرهیز پزشک از تجویز داروهایی است که ممکن است با داروهای دیگر تداخل اثر داشته باشند، بخصوص اگر شما همزمان توسط چند پزشک مختلف تحت درمان باشید.
در این موارد هم برای شما و هم برای پزشکتان لازم است که درباره داروهای تجویز و مصرف شده اطلاعات مورد نیاز را رد و بدل کنید.
2- برنامه مصرف داروها را بنویسید.
در یک برگه، تعداد و مقدار داروهای مصرفی خود در شبانه روز را بنویسید. سعی کنید همه چیز دقیقا مشخص باشد.
در این برگه، عوارض جانبی شایع و روش نگهداری هر دارو را نیز از روی بروشور مشخصات دارو یادداشت کنید. البته اغلب داروها را باید در محیط خشک و خنک و به دور از یخ زدگی نگهداری کنید.
جالب اینکه بر خلاف تصور رایج، حمام و آشپزخانه برای نگهداری داروها محیط مناسبی نیستند چرا که حرارت و رطوبت میتواند باعث فساد داروها و کاهش تأثیر آنها شود.
3- پرهیز آگاهانه
می دانید چطور ممکن است آب گریپ فروت با آن همه خاصیت، برایتان مضر باشد؟ آب گریپ فروت با اثر برخی داروها تداخل می کند و به همین دلیل مصرف همزمان آنها با هم، می تواند مضر باشد، مثلا مصرف هم زمان داروهای ضد کلسترول از خانوادهی استاتینها (مثل لواستاتین و آتروواستاتین)، با آب گریپفروت تداخل ایجاد میکند.
مصرف الکل و کافئین، بلند کردن بارهای سنگین و مصرف داروهای مسکن از قبیل استامینوفن و ایبوپروفن درصورت همزمانی با مصرف برخی داروها میتوانند خطرناک باشد.
حتما با پزشک خود رو راست باشید و دستورات او را برای پرهیز از برخی غذاها، داروها و فعالیت های مضر رعایت کنید.
4- داروهایتان را با کسی شریک نشوید.
در مدرسه به ما آموزش دادهاند که اموالتان را با دیگران تقسیم کنید، چون باعث دوستی و محبت میشود. اما وقتی پای دارو به میان میآید بهتر است به آموزش های دوران مدرسه بیتوجه باشیم!
دو بیمار میتوانند دقیقا مقدار مساوی از یک دارو را مصرف کنند، ولی یک نفر از آنها کمی خواب آلود میشود و دومی به کُما میرود.
نحوه عملکرد دارو در بدن، از فردی به فرد دیگر متفاوت است. دارو برای هر فرد بهطور اختصاصی تجویز میشود، بنابراین هرگز داروی خود را با کسی شریک نشوید و از داروی افراد دیگر استفاده نکنید، چون ممکن است عوارض مرگباری داشته باشد. اگر هم عوارضی بروز نکند، مطمئنا تأثیر درمانی دارو به طرز چشمگیری کم خواهد شد.
5- صبور باشید.
داروهای مختلف از راه های متفاوتی در بدن تأثیر خود را اعمال میکنند. برخی از داروها بلافاصله بعد از مصرف جذب شده و خیلی سریع تأثیر خود را نشان میدهند؛ اما تعداد دیگری از داروها دیرتر تأثیر میکنند و بیمار دیرتر متوجه تأثیر دارو و بهبود بیماری خود میشود.
6- داروهای تاریخ مصرف گذشته را دور بریزید.
هرگز داروهای تاریخ مصرف گذشته را در جعبه ی داروها نگه ندارید و بهمحض انقضای تاریخ مصرف دارو، بدون تردید آنرا دور بریزید.
برخی از داروها بعد از گذشت تاریخ مصرف، به دلیل واکنشهای شیمیایی میتوانند باعث مسمومیت بیمار شوند.
7- داروها را در تاریکی مصرف نکنید.
اگر نور محیط آنقدر کم است که نمیتوانید برچسب روی دارو را بخوانید، دارو را مصرف نکنید، به خصوص اگر همه داروها را در یک محل نگهداری میکنید. در چنین شرایطی احتمال اشتباه داروها با هم بسیار زیاد است، مثلا ممکن است به جای 2 عدد استامینوفن، 2عدد از داروی دیگری مصرف شود که عوارض خطرناکی را به دنبال خواهد داشت. پس هر زمان که خواستید دارویی را مصرف کنید، دقیقا مطمئن شوید که همان دارو را به دهان میبرید.
8- قرص را نجوید، نشکنید و خرد نکنید.
بزرگ بودن برخی از قرص ها بیمار را به فکر شکستن یا خرد کردن قرص میاندازد تا مصرف آن راحتتر باشد، اما همین کار باعث میشود تا بخشی از دارو سریع تر از بخشهای دیگر جذب شود و طبعا تأثیر دارو دچار اختلال خواهد شد. حتی احتمال دارد وضعیتی شبیه دوز بیش از حد دارو ایجاد شود.
9- لیست داروهای خود را همراه داشته باشید
اگر داروهای زیادی مصرف میکنید، فهرستی از نام و مقدار مصرف آنها را در جیب خود داشته باشید تا اگر احیانا بیرون از منزل دچار یک وضعیت اورژانسی شدید، بتوانید به تیم پزشکی درباره داروهایی که مصرف میکنید، توضیح دهید. چنین فهرستی در ملاقات با پزشک هم مفید خواهد بود چون بدین ترتیب، دیگر نام و دوز داروهای مصرفی را فراموش نخواهید کرد.
10- بیشتر، همیشه بهتر نیست.
بعضی وقت ها که خیلی بدحال هستید، شاید استفاده از مقدار بیشتر دارو شما را وسوسه کند، اما به یاد داشته باشید که این کار مفید نبوده و حتی در برخی موارد خطرناک خواهد بود. به این نکته مهم توجه داشته باشید که بسیاری از اوقات، بدحالی و ضعف شما به دلیل استرس یا تغذیه نادرست است.
در چنین شرایطی شاید بهبود تغذیه و شرایط روحی و ذهنی مفیدتر از مصرف انواع و اقسام قرص و دارو باشد، بنابراین همواره در اولین گزینه به سراغ دارو نروید.
اگر هم وضعیت بیماری شما به گونهای است که باید از داروهای خاصی استفاده کنید، بهترین کار مشورت با پزشک است. اما اگر امکان چنین مشورتی وجود ندارد و شما درباره مقدار دارو اطمینان دارید، دوز دارو را بیشتر نکنید.
ترجمه: دکتر علیرضا آشوری
منبع: Abcnews. Com
*
عوارض داروهای کورتونی چیست؟
کورتون نام عامیانه گروهی از داروهاست که خاصیت مسکن و تضعیف سیستم ایمنی بدن را داشته و در درمان تعداد زیادی از بیماریها کاربرد دارند. نام علمی این داروها کورتیکواستروئید است و به شکل قرص، آمپول، اسپری و پمادهای موضعی در بازار وجود دارند.
پردنیزولون، بتامتازون، دگزامتازون، متیل پردنیزولون، تریامسینولون، هیدروکورتیزون و کلوبتازول همه از انواع کورتونها هستند.
برای درمان برخی بیماریها، به عنوان مسکن فوری از انواع کورتونها استفاده میشود، مثلا در حساسیتهای شدید (مثلا بعد از تزریقپنیسیلین)، تزریق یک آمپول کورتون میتواند نجاتبخش باشد، یا در حملات شدید آسم، استفاده از کورتون خوراکی یا تزریقی باعث باز شدن راههای هوایی و بهبودی میشود.
در بسیاری از بیماریهای پوستی حاد نیز پمادهای حاوی کورتون برای تسکین علامتی به کار میروند.
برای درمان نارسایی غده آدرنال (فوق کلیوی) و زمانی که کورتون در بدن ترشح نمیشود، نیز از داروهای کورتونی استفاده می شود.
موارد بیشماری از کاربرد این داروها در درمان درازمدت بیماریها وجود دارد که قابل جایگزینی با هیچ داروی دیگری نیستند و به دلیل خاصیت تضعیف ایمنی کورتونها، استفاده وسیع از این داروها برای درمان بیماریهای خود ایمنی صورت میگیرد.
مثلا برای درمان روماتیسم مفصلی، انواعی از بیماریهای کلیوی، نوعی از هپاتیت که هپاتیت خودایمنی نامیده میشود و انواعی از بیماریهای پوستی مزمن، استفاده از کورتون به مدت طولانی کاربرد دارد.
درمان بیماری کرون که یک بیماری رودهای است و بیماری اماس نیز در مراحل مختلف با کورتونها صورت میگیرد.
اسپریهای تنفسی مثال خوبی برای این فرم دارو هستند. اسپری بکلومتازون و فلوتیکازون در حال حاضر اساس درمان درازمدت آسم هستند و خوشبختانه عوارض بسیار کمی دارند. اسپری بینی این داروها نیز موجود است که با کمترین عارضه در درمان حساسیتهای فصلی به کار میروند.
در مورد بیماریهای مفصلی نیز در صورتی که مصرف دارو لازم باشد، تزریق داخل مفصل موثرتر و با عارضه کمتری همراه است.
اخیرا انواعی از کورتون موضعی به شکل انما برای درمان بیماریهای رودهای نیز به بازار عرضه شده است.
عوارض کورتونها کدامند؟
بعد از چند روز از مصرف کورتون، قرمزی و پف کردن صورت توجه اطرافیان را جلب میکند. در صورت ادامه مصرف دارو، جمع شدن چربی در پشت گردن و بین کتفها باعث به هم خوردن تناسب اندام خواهد شد.
از عوارض دیگری که به دنبال مصرف طولانی کورتون به وجود میآید، رشد موهای زاید روی ران، تنه و صورت که برای خانمها آزاردهنده است.
همچنین استفاده طولانی مدت در افراد مستعد میتواند باعث بالا رفتن قند خون و دیابت شود.
پوکی استخوان نیز از عوارض شناخته شده مصرف طولانی مدت این داروهاست.
از عوارض دیگر باید به افسردگی و فشار خون اشاره شود.
به دلیل خاصیت ضد التهابی قوی کورتونها، متاسفانه این داروها مورد استفاده بیش از حد و خارج از قاعده قرار میگیرند و عوارض زیادی برجا میگذارند، مثلا در مورد انواع دردهای معمول اسکلتی و عضلانی گاهی از کورتون تزریقی استفاده میشود که اثر آن تسکین موقتی درد است و بیمار شروع به استفاده مرتب از این داروها میکند و عوارضی که پیشتر برشمرده شد، گریبانگیر او میشود.
در سالهای اخیراستفاده از دگزامتازون تزریقی برای تسکین گلودردهای ویروسی رایج شده است که به دو دلیل خطاست: اول اینکه گاهی باعث افت قدرت ایمنی شده و بیماری عفونی شدیدتری را به دنبال خواهد داشت و دوم اینکه اگر مرتب تکرار شود، عوارض دارو بیجهت به بیمار تحمیل میشود.
برای کاهش عوارض کورتون ها چه باید کرد؟
مصرف کورتون البته در درمان بسیاری از بیماریها حیاتی و لازم است و باید عوارض آن را به نوعی پذیرفت. خوشبختانه تمهیداتی برای کاهش این عوارض وجود دارد که به آنها اشاره میشود:
1 ـ کورتونها را باید فقط زمانی که لزوم مصرف آن مشخص است، استفاده کنیم.
2 ـ کمترین میزان ممکن را استفاده کنیم و در کوتاه ترین زمان، درمان را به پایان برسانیم.
3 ـ تا حد امکان از فرم موضعی مثلا اسپری یا تزریق در مفصل استفاده کنیم.
4 ـ عوارض دارو را با درمانهای کمکی کم کنیم، مثلا برای کاهش عارضه پوکی استخوان استفاده از کلسیم و ویتامینD و برای کاهش فشار خون، محدودیت نمک مصرفی موثر است.
5 ـ تا حد امکان از داروهای کوتاه اثر مثل هیدروکورتیزون و پردنیزولون استفاده شود.
یادآوری این نکته لازم است که برای بسیاری از بیماریها، استفاده کوتاه مدت کورتون و برای برخی بیماریها استفاده درازمدت و حتی مادامالعمر کورتونها لازم است، ولی باید عوارض این داروها را بدانیم و هرگز آنها را بیجا مصرف نکنیم.
کورتون را خودسرانه مصرف نکنید
بعضی افراد برای افزایش وزن از ترکیبات کورتوندار استفاده میکنند که این داروها در آنها باعث احتباس آب و نمک در بدن شده و در نتیجه افزایش وزن را موجب میشود.
یکی دیگر از عوارض داروهای کورتونی، عوارض گوارشی در کسانی که زخمهای اثنی عشری و معده دارند، است و در این موارد باید احتیاط کرد و در کنار داروهای کورتونی یکسری داروهای گوارشی تجویز کرد.
بیمارانی که سابقه فشار خون دارند یا ترکیبات افزایشدهنده ادرار (دیورتیک) مصرف میکنند، باید به تداخل آن با داروهای کورتونی توجه کنند.
اگر مصرف داروهای کورتونی زیرنظر پزشک معالج باشد، نحوه مصرف و دوز مصرفی میتواند عوارض را کاهش دهد.
مصرف کورتون را فقط تحتنظر پزشک معالج، قطع کنید
کاهش و یا قطع مصرف داروی کورتونی در افرادی که به مدت طولانی مصرفکننده این دارو هستند، باید تحتنظر پزشک معالج صورت گیرد، زیرا قطع ناگهانی و خودسرانه این دارو عواقب ناگواری در پی دارد.
علت بروز این حالت، به سیستم بین غده هیپوفیز و غده فوقکلیه در بدن مربوط میشود. در افرادی که به علت ابتلا به روماتیسم یا بیماریهای دیگر، به مدت طولانی از کورتون استفاده میکنند، این سیستم بلوکه میشود، از اینرو این احتمال وجود دارد که در صورت قطع ناگهانی داروی کورتون، با هیجانی کوتاه مدت، فرد وارد حالت اغما شود.

از پماد کورتونی برای مدت طولانی استفاده نکنید
پمادهای کورتونی تا 70 درصد باعث بهبود بیماریهای پوستی فرد میشود، اما استفاده طولانی مدت و بیش از دو تا سه هفته از پمادهای کورتونی، به علت بروز برخی عوارض ممنوع است.
هدف و اثر اصلی درمان با پمادهای کورتونی، اثر ضدالتهابی و ضد خارشیآنهاست.
پمادهای کورتونی برای درمان اگزماها مناسب هستند، ولی حتیالامکان باید از مصرف کورتونهای قوی در نوزادان خودداری کرد و در بزرگسالان نیز نباید بیش از دو تا سه هفته از پمادهای کورتون استفاده کرد.
نازکی پوست و عروق سطحی پوست و در پی آن افزایش عفونتهای ویروسی قارچی از عوارض استفاده نامناسب و طولانی مدت پمادهای کورتونی است.
در کودکان از پماد کورتونی ضعیف استفاده کنید
در دوره کودکی باید از پمادهای کورتونی ضعیف استفاده شود، زیرا در غیر این صورت با توجه به وسعت زیاد سطح پوست بدن کودک نسبت به وزنشان باعث میشود که جذب بیشتری از این مواد صورت گیرد و کودکان بیشتر در معرض عوارض ناشی از مصرف این پمادها هستند.
در روی صورت، نواحی چینها، نواحی تناسلی و ناحیه پوشک بچه یعنی در چینهای کشاله ران جذب پمادهای کورتونی بسیار زیاد است. در این نواحی به دلیل نازکی پوست و فضای بسته چینها قدرت جذب بسیار بالاست که این پمادها وارد سیستم عمومی بدن شده و میتوانند بر رشد کودکان اثر منفی و معکوس بگذارد.
مصرف پمادهای کورتونی در اطراف چشم و مخصوصا در کودکان باعث ایجاد بیماریهایی همچون آب مروارید، آب سیاه و افزایش فشار چشم میشود.
استفاده از کورتون با قدرت زیاد بر روی سطح وسیعی از پوست، به خصوص در کودکان باعث جذب داخلی کورتون میشود که این جذب داخلی باعث بلوکه شدن ترشحات کورتون داخلی از قشر سورنال شده و فرد ممکن است دچار حملات آدیسونی و یا حملات ناشی از کم کاری هورمون کورتون شود که در برخی موارد سبب مرگ، به ویژه در کودکان و نوزادان میشود.
منبع : تبیانحقایقی درباره داروهای کورتیکواستروئید
کورتیکواستروئیدها، غالبا به نام استروئید خوانده می شوند. کورتیکواستروئیدها در مقابل عفونت، سیستم ایمنی بدن را حفظ می کنند. باید بدانیم که آنها چگونه کار می کنند و چگونه می توان با خیال راحت از این داروها استفاده کرد.
کورتیکواستروئیدها چه هستند؟
کورتیکواستروئیدها داروهایی هستند که رابطه نزدیکی با کورتیزول دارند. کورتیزول، هورمونی است که از آدرنال یا غده فوق کلیوی ترشح می شود.
کورتیکواستروئیدها شامل داروهای زیر هستند:
بتامتازون (Celestone )
بودزونید (Entocort EC)
کورتیزون (کورتون)
دگزامتازون (Decadron)
هیدروکورتیزون (Cortef )
متیل پردنیزولون (Medrol )
پردنیزولون (Prelone )
پردنیزون (Deltasone )
تریامسینولون (Kenacort, Kenalog)
نقش کورتیزول در بدن چیست؟
کوتیزول نقش مهمی را در حفظ تعادل املاح و آب، تنظیم سوخت و ساز کربوهیدرات، چربی و پروتئین در بدن برعهده دارد.
هنگامی که در معرض استرس قرار داریم، غده هیپوفیز در مغز هورمون آدرنوکورتیکوتروپیک ( ACTH) را آزاد می کند. هورمون ACTH، غده فوق کلیه را برای تولید هورمون کورتیزول تحریک می کند.
وجود کورتیزول، به بدن اجازه مقاومت در برابر استرس هایی همچون: عفونت، آسیب، جراحی و دیگر مشکلات احساسی را می دهد.
هنگامی که استرس از بین رود، تولید هورمون کورتیزول به حد معمولی خود برمی گردد.
چگونه کورتیکواستروئیدها عمل می کنند؟
کورتیکواستروئیدها بر سیستم ایمنی بدن عمل می کنند.
کورتیکواستروئیدها، مانع از تولید موادی می شوند که آلرژی و التهاب را تشدید می کنند.
آنها مانع عملکرد سلول های سفید خون می شوند. سلول های سفید خون، جسم خارجی را نابود می کنند و به عملکرد بهتر سیستم ایمنی بدن کمک می کنند.
تداخل با عملکرد سلول های سفید خون باعث عارضه جانبی افزایش حساسیت به عفونت می شود.
- کاهش التهاب
- آرتریت روماتوئید (التهاب مفاصل)
- لوپوس
- التهاب مفاصل ستون مهره ها و مفاصل بین لگن و مهره ها.
- آرتریت نوجوانان
- کولیت زخمی
- بیماری کرون
- درماتومیوسیت: بیماری عضلانی و التهاب و خراش پوستی.
- پلی میوسیت: التهاب چندین عضله
- بیماری بافت همبند: بیماری خود ایمنی.
- بیماری بهجت: بیماری تداخل سیستم ایمنی و التهاب رگ های خونی.
- پلی میالژیای روماتیسمی: التهاب و درد و سفتی در شانه و مفصل ران.
- اسکلرودرمی: بیماری خودایمنی و بیماری بافت همبند و تغییراتی در پوست، رگ های خونی، عضلات و اعضای داخلی.
- آرتریت تمپورال: التهاب و تخریب رگ های خونی.
- واسکولیت: التهاب رگ های خونی.
چگونه آنها استفاده می شوند؟
- خوراکی
- تزریق در رگ و یا عضله
- اعمال محلی در پوست
- تزریق به مفاصل ملتهب
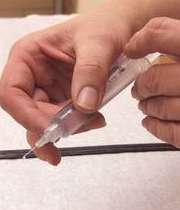
تزریق این دارو بهتر از مصرف خوراکی است؟
تزریق کورتیکواستروئید گاهی به نام درمان داخل مفصلی خوانده می شود. در این روش از مقدار زیادی کورتیکواستروئید در محل التهاب استفاده می شود.
در این روش، از آنجا که فقط در محل التهاب کورتیکواستروئید تزریق می شود، بنابراین بقیه بدن از غلظت بالای آن در امان است.
عفونت در محل تزریق، از جمله عوارض جانبی می باشد. تزریق مداوم به یک مفصل ممکن است سبب آسیب رسانی به غضروف شود.
اگر درمان های دیگر اثر نداشت، پزشکان درمان تزریقی را هر چند ماه یک بار انجام می دهند.
انواع داروهای کورتیکواستروئید
داروهای چشمی (برای درمان بیماری های مختلف چشمی)
داروی استنشاقی (برای درمان آسم و یا بیماری برونشیت)
قطره ها و اسپری های بینی ( برای درمان مشکلات مختلف بینی)
کرم ها و پمادهای موضعی (برای درمان مشکلات پوستی مختلف)
عوارض جانبی کورتیکواستروئیدها
عوارض جانبی این داروها، شبیه علائم بیماری کوشینگ است. بیماری کوشینگ، بدکاری غده فوق کلیوی می باشد و در نتیجه مقدار زیادی هورمون کورتیزول تولید می شود.
- افزایش اشتها و افزایش وزن
- رسوب چربی در قفسه سینه، صورت، پشت و معده
- احتباس آب و نمک که منجر به ادم و ورم بدن می شود
- فشار خون بالا
- دیابت
- کند شدن روند التیام زخم
- پوکی استخوان
- آب مروارید
- تاری دید و یا درد چشم
- جوش
- کهیر
- نازک شدن پوست
- ضعیف و بیحس شدن و دردناک بودن عضلات
- افزایش حساسیت به عفونت
- زخم معده
- افزایش تعریق
- نوسانات خلق و خوی
- مشکلات روانی همانند افسردگی
- تنگی تنفس
- نشانه های عفونت: تب، گلودرد، آبریزش بینی و یا عطسه
- تهوع و استفراغ
- مدفوع خونی و یا سیاه
درمان کوتاه مدت و بلند مدت
کورتیکواستروئید می تواند با دیگر داروها ترکیب شود و برای درمان بلند مدت و یا کوتاه مدت بیماری ها مورد استفاده قرار گیرد.
برای درمان های کوتاه مدت از پردنیزون استفاده می شود. هدف از درمان با این دارو این است که به طور ناگهانی، بهبودی حاصل شود.
پردنیزون یکی از شایع ترین داروهای کورتیکواستروئید برای ورم مفاصل می باشد. پردنیزون، 4 تا 5 بار قویتر از کورتیزول می باشد.
درمان های طولانی مدت، برای موارد شدید آرتریت روماتوئید یا بیماری های مرتبط به آن می باشد.
دوز زیاد استروئید برای موارد نادر و شدید التهابات تجویز می شود.
دور زیاد پردنیزون عبارت است از: 1 میلی گرم به ازای هر کیلوگرم بدن و یا 60 میلی گرم در روز.
برای کاهش عوارض جانبی، مقدار کم کورتیکواستروئیدها تجویز می شود.
چگونه مصرف دارو را قطع کنم؟
کورتیکواستروئیدها باید به تدریج کم شوند تا به غده فوق کلیوی اجازه تولید طبیعی کورتیزول را بدهند.
اگر ناگهان مقدار مصرفی را کم کنیم، باعث بروز بحران در غده فوق کلیه خواهیم شد و مقدار کافی کورتیزول را در بدن نخواهیم داشت.
کورتکواستروئیدها باید در طی ماه ها و یا سال ها کم شوند.
یکی دیگر از عوارض قطع استروئیدها، دوباره برگشتن علائم می باشد.این علائم می تواند شامل: تب، درد عضلانی و درد مفاصل باشد.
برای پزشک، تشخیص فرق بین نشانه های ترک دارو و شعله ور شدن بیماری سخت است.
هشدارها
- هنگامی که شما این دارو را مصرف می کنید، در برابر افراد بیمار قرار نگیرید و اگر واکسنی می خواهید بزنید، حتما با پزشک خود مشورت کنید.
- افرادی که این دارو را برای بیشتر از 2 تا 3 ماه مصرف می کنند، باید تحت نظر پزشک مکمل ویتامین D و کلسیم برای جلوگیری از پوکی استخوان دریافت کنند و همچنین باید آزمایش تراکم استخوان را بدهند.
- زنان باید این دارو را در زمان بارداری مصرف نکنند.